In Deutschland sind ca. 80% an irgendeiner Form der Zahnbettentzündung erkrankt. Würden alle diese Behandlungsfälle tatsächlich einer kassenärztlichen Therapie zugeführt werden, so würde das Budget aller Zahnärzte in Deutschland nur für diesen Zweck verbraucht.
Deshalb ist es so wichtig, den Anfängen durch Vorbeugung und eine qualifizierte professionelle Zahnreinigung zu wehren.
Ist das Kind allerdings schon einmal in den Brunnen gefallen, sind Sie bei uns an der richtigen Stelle. Eine intensiv in Parodontologie fortgebildete Zahnärztin und eine in Prophylaxe ausgebildete Assistentin werden sich Ihres Problems annehmen.
Von einer fach- und indikationgerechten Vorbehandlung – im Einzelfall mit DNS-Sondentest – über die Kerntherapie (deep-scaling & root planing), ggf. mit VECTOR, bis hin zur Gewebe- und Knochenregeneration, steht Ihnen das gesamte Spektrum zeitgemäßer Zahnbetterkrankungstherapie zur Verfügung
Parodontitis,
in der Umgangssprache oft fälschlich Parodontose genannt, ist eine von Bakterien verursachte Entzündung des Zahnhalteapparates die zur Zerstörung des Zahnbettes führt. Sie wird verursacht durch Ablagerungen von Mikroorganismen auf der Zahnwurzel, die selbst mit intensivster Mundpflege nicht mehr zu entfernen sind. An den Belägen in den Zahnfleischtaschen sitzen Bakterien, deren toxische Ausscheidungsprodukte den Knochen dazu bewegen sich zurückzuziehen. Veränderungen in der Zusammensetzung der Bakterien verstärken die Entzündung. Durch ein Übergreifen auf den Kieferknochen baut sich nach und nach das Stützgewebe ab. Dadurch fangen die Zähne irgendwann an sich zu lockern und im schlimmsten Fall führt dies zu Zahnverlust. Dies lässt sich rechtzeitig verhindern.
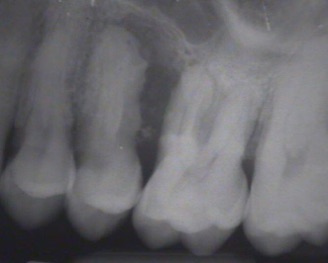
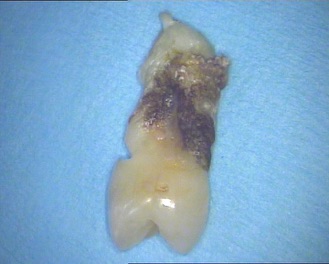
Auf dem Röntgenbild ist sehr deutlich der starke vertikale Knochenabbau zu erkennen. Es zeigt die auf der Wurzeloberfläche aufsitzenden Konkremente (Beläge unterhalb des Zahnfleischs). Der gleiche Zahn,extrahiert - zeigt die massiven harten Beläge. Besser lässt sich eine mangelhafte Mundhygiene nicht darstellen!
Zahnfleischtaschen werden unbehandelt im Laufe der Jahre tiefer und bewirken eine Lockerung der Zähne bis zu deren Verlust. Durch den Entzündungsprozess schwillt das Zahnfleisch zunächst an und löst sich bei fortdauernder Entzündung vom Zahn ab, es entsteht eine Zahnfleischtasche. In der Zahnfleischtasche können die bakteriellen Beläge von der Zahnbürste nicht mehr erreicht werden. Sie vermehren sich und ändern auch ihre Zusammensetzung, d.h. es treten andere, agressivere Bakterienarten auf. Diese verstärken die Entzündung, die Zahnfleischtasche wird noch tiefer, die Beläge sind noch schwerer zu entfernen. Dieser "Teufelskreis" kann nur durchbrochen werden, indem die Beläge in den tiefen Taschen vom Zahnarzt entfernt und die Zahnoberflächen gründlich gereinigt werden sowie die Neubildung durch intensive und verbesserte Mundhygiene verhindert wird.
Ergibt die Sondierung Werte größer als 2 mm liegt eine ernstzunehmende Erkrankung des Zahnbettes vor. Die Behandlungsverfahren werden weitgehend durch das Stadium der Erkrankung bestimmt. Taschen bis zu 4 mm Tiefe lassen sich relativ einfach behandeln. Darüber hinaus wird die Therapie wesentlich aufwendiger und komplizierter, insbesondere wenn der Parodontitisbehandlung eine Versorgung mit Zahnersatz folgen soll. Die Versorgung weit fortgeschrittener Zahnbetterkrankungen erfordert deshalb spezielle Kenntnisse und klinische Erfahrung des behandelnden Zahnarztes.
Bedingt durch die hochgradige Entzündung des Zahnhalteapparates und den starken Knochenverlust ist der Zahn in diesem Fall nicht mehr zu erhalten.
Der entfernte Zahn ist im obigen Bild zu sehen.
Hier sehen Sie ein extremes Beispiel sehr mangelhafter Mundhygiene mit starker Zahnsteinbildung der Unterkieferfront und einer generalisierten Entzündung des Zahnfleisches (Gingiva) und des Zahnhalteapparates. Die Zahnhälse liegen schon sehr weit frei und die Eigenbeweglichkeit der Zähne hat stark zugenommen.
man unterscheidet verschiedene Arten der Parodontitis:
A. erworbene Erwachsenen-Parodontitis (AP)
B. Jugendliche Parodontitis (JP)
C. Mischformen
Die Grenzen zwischen den ersten beiden Arten sind fließend, sodaß die Mischform am häufigsten anzutreffen ist.
zu A.) Die häufigsten Ursachen für eine erworbene Parodontitis sind:
1. Schlechte Mundhygiene
2. Falsche Ernährung
3. Rauchen
Diese Art der erworbenen Parodontitis ist sehr einfach zu bekämpfen. Man braucht nur die Ursachen zu beseitigen:
Verbesserung der Mundhygiene, Umstellung der Ernährung, Einstellen des Rauchens, häufigere Zahnarztbesuche.
Seltene Formen der Juvenilen Parodontitis (JP) liegt eine angeborene Abwehrschwäche gegen die Ausscheidungsprodukte der Parodontitiserreger zugrunde. Eine so genannte Immunschwäche! Gegen diese Art der angeborenen Parodontitis waren die Zahnärzte bisher machtlos, da sie diese durch gezielte Behandlungsmethoden nur in begrenztem Umfang stoppen konnten. Das Interleukin spielt in diesem Zusammenhang eine entscheidende Rolle. Durch einen seit kurzem auf dem Markt befindlichen Gentest ist heute schon diese schwerste Form der Parodontitis exakt nachweisbar, so dass gezielte Behandlungsmaßnahmen ergriffen werden können, um die Krankheit aufzuhalten. Bis dahin aufgetretene Knochenschäden können in geringem Umfang repariert werden. Eine Impfung gegen diese Art der Parodontitis wird aber erst in etwa 10-15 Jahren auf dem Markt sein. Bis dahin wird von dem Patienten viel Eigenverantwortung abverlangt.
Welche Form der Parodontitis vorliegt, lässt sich durch eine gezielte bakteriologische Untersuchung feststellen (Molekularbiologischer Test). Danach sind entsprechende Behandlungsmaßnahmen durch einen versierten Zahnarzt oder Parodontologen einzuleiten. Denn nur durch verstärkte Mundhygienemaßnahmen alleine kann diese Art der aggressiven Parodontitis nicht aufgehalten werden und wenn man noch soviel putzt und Mundspüllösungen verwendet!
Erschwerend kommt hinzu, dass die Parodontitis zunächst nicht schmerzhaft ist und somit das Zahnfleischbluten von vielen Menschen auf die leichte Schulter genommen wird. Wenn es anfängt weh zu tun, die Zähne schon wackeln und sich Eiter aus den Zahnfleischtaschen entleert, ist es meistens um die Zähne geschehen!
Deshalb muss eine Behandlung in jedem Fall durchgeführt werden, da sonst die Toxine über die Blutbahn im ganzen Körper verteilt werden und so auch zu Arteriosklerose, Herzerkrankungen, Gelenk- und Nierenentzündungen beitragen können, wie neueste Forschungsergebnisse zeigen. Dies geschieht nach einer molekularbiologischen Untersuchung, durch gezielte Antibiotikatherapie. Erst danach erfolgt eine konventionelle Parodontalbehandlung.
MERKE:
Je früher die richtige Parodontitisart erkannt wird, desto größer die Chance auf eine Heilung!
Die Behandlung der Parodontitis sieht in unserer Praxis folgendermaßen aus:
Nach erfolgreicher Vorbehandlung in der Prophylaxe und erstelltem und von der Krankenkasse genehmigten PA-Status erhalten Sie je nach zu behandelnder Zahnanzahl, meist jedoch im wöchentlichen Abstand 5 Termine, zu denen jeweils eine Kieferseite behandelt wird. Je nach parodontaler Situation kommen spezielle, sehr grazile Instrumente zum Einsatz, die in die Zahnfleischtasche eingeführt werden und somit die Zahnwurzeln von allen Auflagerungen gründlich reinigen. Zuvor wurde durch eine leichte örtliche Betäubung für eine völlig schmerzfreie Behandlung gesorgt,
Zusätzlich kommt in unserer Praxis ein spezielles Reinigungsverfahren mittels Ultraschall zum
Einsatz. Bei der Reinigung der Zahnwurzeln mittels Ultraschall werden die Zahnfleisch- und Knochentaschen nochmals äußerst effektiv gereinigt und gleichzeitig mit hochwirksamen keimreduzierenden Substanzen gespült und von den oben genannten Belägen, Bakterien und dem entzündlichen Gewebe befreit.
Durch die Anwendung dieser für den Patienten minimalinvasiven Methode ist es weder notwendig Zahnfleisch wegzuschneiden noch den Knochen zu entfernen. Die früher übliche Angst vieler Patienten vor der "Zahnfleischbehandlung" ist daher wirklich unbegründet.
Neueste Untersuchungsergebnisse zeigen, dass die Effektivität dieser modernen Methode der Althergebrachten in nichts nachsteht, für den Patienten aber viel schonender ist. Ein Wundverband des Zahnfleisches wie er nach früheren Techniken meist unumgänglich war, ist heute nicht mehr nötig. Der damals vorherrschenden nachteiligen Narbenbildung wird effektiv entgegengewirkt.
Welche Therapien gibt es noch?
Wenn nach dieser o.g. effektiven Reinigungsmethode wieder Infektionen in den behandelten Zahnfleischtaschen auftreten sollten, dann lassen sich mit Antibiotika die körpereigene Abwehr unterstützen. Derzeit gibt es auch antibiotikafreie Möglichkeiten, wie z.B. das Einlegen von Chlorhexidinchips in die erkrankte Zahnfleischtasche.
Blutendes oder zurückgehendes Zahnfleisch oder wackelnde Zähne deuten auf eine Zahnfleischentzündung hin. Ursache sind Zahnbeläge, die Bakterien enthalten (Plaque). Entweder handelt es sich nur um eine eher harmlose oberflächliche Entzündung des Zahnfleisches (Gingivitis), die in der Regel nach einer Optimierung der Mundhygiene vollständig reversibel ist, oder die wesentlich gefährlichere Parodontitis marginalis. Tückisch ist der fortschreitende Knochenabbau der unbehandelt zum Zahnausfall führt.
Näheres zu heute gängigen parodontalchirurgischen Verfahren, für den Ersatz von verlorengegangenem Knochen (bis zu einem bestimmten Grad) werden Sie demnächst auf unserer Chirurgie-Seite finden.
Was kann man selber tun?
Nur durch eine konsequente Analyse und ein individuell auf den Einzelfall abgestimmtes Behandlungs- und Betreuungsprogramm kann eine Parodontitis zum Stillstand gebracht werden und der Abbau des Stützgewebes gestoppt werden.
Bei gesundem Zahnbett gilt: Neben dem kurzen Putzen nach jeder Mahlzeit, ist täglich eine gründliche und vollständige Reinigung der Zähne sowie aller Zahnzwischenräume unumgänglich, um die Bildung bakterieller Zahnbeläge zu vermeiden. Denn ein sauberer Zahn wird nicht krank! Bei (vor-) erkranktem Zahnbett ist eine intensivere Pflege geboten.
Zahnbürste und Zahnpasta bilden die Grundlagen zur Reinigung der Kau- und Seitenflächen der Zähne. Zur Pflege der für die Zahnbürste nicht erreichbaren Zahnzwischenräume kommen je nach Zahnstellung und Größe zusätzliche Hilfsmittel zum Einsatz. Die Zahnseide erlaubt eine vorsichtige, aber sorgfältige Entfernung der bakteriellen Beläge. Ihr Umgang will geübt werden und so ist Ihnen Ihr Zahnarzt mit seinem Team gerne behilflich die richtige Handhabung zu erlernen. Viele Patienten genieren sich den Zahnarzt auf eine perfekte Mundhygiene anzusprechen. Manch einer meint schon alles zu wissen und denkt vielleicht : "...was will der mir denn noch über das Putzen erzählen. Ich kann Zähne putzen." Wenn wirklich jeder ganz genau wüsste, wie er seine Zähne optimal zu pflegen hat, gäbe es nicht so viele Entzündungen und Erkrankungen der Zähne und des Zahnhalteapparates. Um den positiven Zustand nach dieser Behandlung zu sichern ist eine intensive Mundhygiene notwendig und eine individuelle Prophylaxe durch speziell dafür ausgebildetes Fachpersonal sehr empfehlenswert. Prophylaxe wird Ihnen Spaß machen und wird Sie mit Erfolg belohnen. Ein gesundes Zahnfleisch und schöne Zähne danken es Ihnen ein Leben lang.
Wir sind Ihnen gerne bei Ihrem speziellen Problem behilflich. Zögern Sie nicht uns anzusprechen, denn wir möchten das Sie Ihre Zähne bis in das hohe Alter behalten und...wie sagte die Werbung doch gleich... "...auch Morgen noch kraftvoll zubeißen können!"
Ein nützlicher Link:
www.parodontologie-berater.de
Die auf dieser Homepage gezeigten Fotos und Texte sind durch die Zahnärztin Annett Urbank erstellt worden und sind nur für die Darstellung auf dieser Homepage gedacht und somit nicht zu vervielfältigen oder an Dritte weiterzugeben!

